Locītavu patoloģijas ir vienas no visizplatītākajām starp visiem muskuļu un skeleta sistēmas traucējumiem. Iekaisīgas un neiekaisīgas slimības būtiski pasliktina cilvēka dzīves kvalitāti un daudzos gadījumos izraisa invaliditāti. Viena no izplatītākajām slimībām ir ceļa locītavas osteoartrīts. Patoloģijas simptomi biežāk ir akūti un tiem nepieciešama kvalificēta palīdzība.
Slimības cēloņi
Medicīnā slimību sauc arī par osteoartrītu, gonartrozi, deformējošo osteoartrītu (DOA). Artroze ir vispārināts nosaukums visām deģeneratīvi-distrofiskām locītavu un starpskriemeļu locītavu slimībām. Pārkāpumu ceļa locītavas zonā sauc par gonartrozi.
To raksturo ceļa locītavas skrimšļa bojājumi.
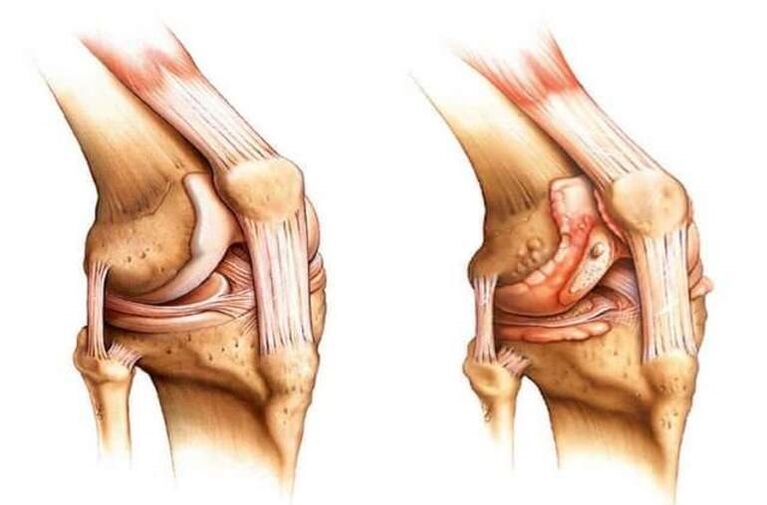
Patoloģija sastāv no deģeneratīvām-distrofiskām izmaiņām kaulu un skrimšļa audos, ko raksturo pakāpeniska skrimšļa retināšana locītavu locītavā un paralēla kaulu izaugumu veidošanās.
Tas kļūst par ķermeņa reakciju uz berzi un paaugstinātu spiedienu. Visticamākie ceļa locītavas gonartrozes simptomu cēloņi ir šādi:
- Vieglas un smagas traumatiskas traumas ar locītavu locītavas kustīguma traucējumiem ilgstoši. Saišu plīsums vai smagi zilumi bieži provocē iekaisuma procesa attīstību, kā rezultātā provocē gonartrozes simptomu parādīšanos.
- Ķirurģiska iejaukšanās ceļa locītavā, lai novērstu jebkādu defektu vai svešķermeni.
- Ilgstošas un pārmērīgas fiziskās aktivitātes pastāvīgi. Tas var būt saistīts ar profesionālo sportu vai specialitāti. Pastāvīga spriedze savienojuma zonā noved pie pakāpeniskas skrimšļa retināšanas, kas negatīvi ietekmē visu muskuļu un skeleta sistēmu.
- Akūts bursīts ar strutojošu iekaisumu attīstību locītavas dobumā. Parasti no šādas patoloģijas ir grūti atbrīvoties konservatīvā veidā, tāpēc ārsti izmanto nelielu ķirurģisku iejaukšanos, kas negatīvi ietekmē skrimšļa audus.
- Dažādu formu un smaguma artrīts. Šajā gadījumā iekaisuma process ir izteikts, turpinās ar strauju temperatūras paaugstināšanos un pēc noteikta laika izraisa artrozes attīstību.
- Arī podagra bieži noved pie skrimšļa patoloģijas ar smagām klīniskām izpausmēm un locītavu savienojuma deformāciju.
- Vājināta imunitāte, kas izraisa pakāpenisku kaulu un skrimšļu audu izšķīšanu, jo ķermenis nespēj tikt galā ar patoloģiju.
- Slikti ieradumi - pārmērīga alkohola lietošana, smēķēšana - diezgan bieži kļūst par predisponējošu faktoru patoloģijas pazīmju parādīšanos.
- Smagas autoimūnas slimības.
- Biežas vīrusu un katarālas patoloģijas, kas provocē iekaisuma procesu un deģeneratīvi-distrofisku izmaiņu attīstību.
- Pārkāpumu izraisa arī liekais svars un smaga aptaukošanās, jo katrs papildu kilograms 10 reizes palielina slodzi uz locītavu locītavām, kas noteikti ietekmēs skrimšļa audus.
Ir vērts atzīmēt, ka visi šie iemesli visbiežāk izraisa sekundāru pārkāpumu. Ir arī primārais, kas atšķiras ar to, ka slimība kļūst par organisma dabiskā novecošanās procesa sekām. Kaulu un skrimšļu audi nolietojas, kas palielina berzi un stresu. Rezultāts ir gonartroze.
Patoloģijas šķirnes
Ir vairāki patoloģiskā stāvokļa veidi, no kuriem katram ir savas īpašības. Atkarībā no tā, kā locītava tiek ietekmēta, izšķir šādus traucējumu veidus:
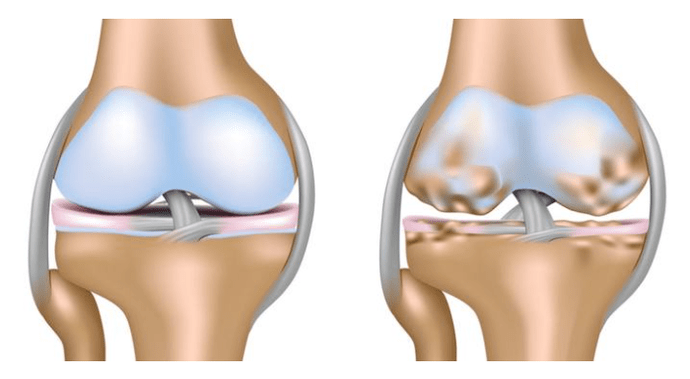
- Labajā pusē ir raksturīga skrimšļa audu izmaiņu parādīšanās labajā pusē. Kā likums, tas kļūst par slimības sākuma stadiju.
- Ceļa locītavas kreisās puses gonartrozes pazīmes pēc klīniskā attēla rakstura neatšķiras no labās puses. Bet tiek atzīmēts, ka šis veids bieži attīstās pacientiem ar lieko svaru.
- Divpusējs attiecas uz smagām formām, ietekmē visu skrimšļu un to raksturo stipras sāpes.
Tiek atzīmēts, ka pēdējo veidu biežāk novēro gados vecākiem pacientiem ar primāriem audu bojājumiem. Atkarībā no patoloģiskā procesa gaitas izšķir akūtu un hronisku veidu. Pirmajam ir raksturīga strauja progresēšana un komplikāciju attīstība, otrais norit lēni, var netraucēt pacientu vairākus gadus.
Klīniskā aina
Ceļa locītavas gonartrozes pazīmes un tās simptomi lielā mērā ir atkarīgi no locītavas bojājuma pakāpes. Pašlaik ir vairāki patoloģiskā procesa posmi, no kuriem katram ir savas klīniskās izpausmes:

- Sākotnējo posmu raksturo izteiktu simptomu trūkums un nespēja vizuāli atpazīt patoloģiju. Pacients nogurst vairāk nekā parasti, bet noraksta to kā pārmērīgu darbu vai palielinātu slodzi. Viņš kļūst letarģisks, miegains, un veiktspēja strauji samazinās. Dažiem pacientiem ir viegls stīvums slimajā locītavā, pārvietojoties, īpaši no rīta. Taču bieži vien tam nepievērš uzmanību un pie speciālista nevēršas. Ja šajā posmā veic locītavas rentgenu, var pamanīt locītavas spraugas sašaurināšanos, kas provocē pārkāpumu.
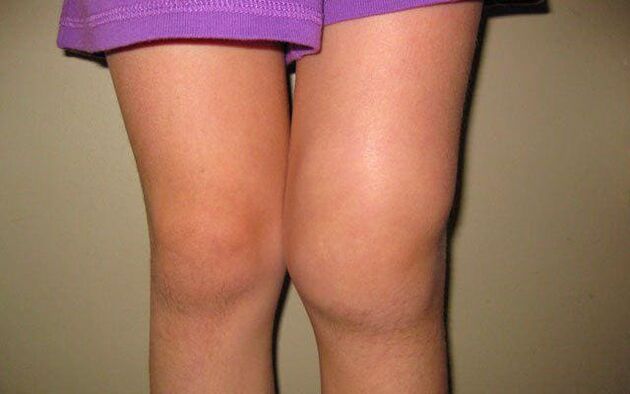
- Nākamajā posmā diskomforts un stīvums nepazūd, bet tikai palielinās. Ar nelielu un īsu slodzi pacientam rodas stipras sāpes ceļgalā, kas pazūd tikai pēc ilgas atpūtas. Dažos gadījumos locītava uzbriest, un šis pietūkums pazūd naktī, bet atkal parādās dienas laikā. Tā kā spiediens uz skrimšļa audiem palielinās to izsīkuma dēļ, pacients kustību laikā bieži dzird raksturīgu gurkstēšanu. Tiek traucēta arī saliekuma funkcija, jo pacients nevar pilnībā saliekt ekstremitāti. Šajā posmā pacienti parasti vēršas pie speciālista.
- Trešais posms ir vissmagākais, un to raksturo izteikts sāpju sindroms, kas pavada pacientu ne tikai fiziskās slodzes laikā, bet arī miera stāvoklī. Smagos gadījumos sāpes neatstāj cilvēku pat naktī, kas ievērojami pasliktina viņa stāvokli. Pietūkums šajā posmā tiek pastāvīgi novērots. Locītavas maisiņā krasi samazinās sinoviālā šķidruma daudzums, kas palielina slodzi un palielina berzi locītavā.
- Sākotnējo posmu raksturo izteiktu simptomu trūkums un nespēja vizuāli atpazīt patoloģiju. Pacients nogurst vairāk nekā parasti, bet noraksta to kā pārmērīgu darbu vai palielinātu slodzi. Viņš kļūst letarģisks, miegains, un veiktspēja strauji samazinās. Dažiem pacientiem ir viegls stīvums slimajā locītavā, pārvietojoties, īpaši no rīta. Taču bieži vien tam nepievērš uzmanību un pie speciālista nevēršas. Ja šajā posmā veic locītavas rentgenu, var pamanīt locītavas spraugas sašaurināšanos, kas provocē pārkāpumu.
- Nākamajā posmā diskomforts un stīvums nepazūd, bet tikai palielinās. Ar nelielu un īsu slodzi pacientam rodas stipras sāpes ceļgalā, kas pazūd tikai pēc ilgas atpūtas. Dažos gadījumos locītava uzbriest, un šis pietūkums pazūd naktī, bet atkal parādās dienas laikā. Tā kā spiediens uz skrimšļa audiem palielinās to izsīkuma dēļ, pacients kustību laikā bieži dzird raksturīgu gurkstēšanu. Tiek traucēta arī saliekuma funkcija, jo pacients nevar pilnībā saliekt ekstremitāti. Šajā posmā pacienti parasti vēršas pie speciālista.
- Trešais posms ir vissmagākais, un to raksturo izteikts sāpju sindroms, kas pavada pacientu ne tikai fiziskās slodzes laikā, bet arī miera stāvoklī. Smagos gadījumos sāpes neatstāj cilvēku pat naktī, kas ievērojami pasliktina viņa stāvokli. Pietūkums šajā posmā tiek pastāvīgi novērots. Locītavas maisiņā krasi samazinās sinoviālā šķidruma daudzums, kas palielina slodzi un palielina berzi locītavā.
Parasti sāpes traucē pacienta miegu, viņš kļūst aizkaitināms un jūt pastāvīgu nogurumu. Apetīte ir novājināta vai pilnībā izzūd, kas izraisa gremošanas un sirds un asinsvadu sistēmas darbības pasliktināšanos.
Normāla miega trūkums bieži izraisa nervu sabrukumu, īpaši gados vecākiem pacientiem vai jauniešiem, kuri nodarbojas ar intensīvu fizisko darbu. Atmiņas pasliktināšanās un uzmanības koncentrācijas samazināšanās arī kļūst par pacienta nepietiekamas atpūtas rezultātu.
Parasti patoloģija norit bez temperatūras, bet progresīvās stadijās, kad skrimslis ir pilnībā iznīcināts, palielinās kaulu berze un spiediens starp tiem, kas provocē iekaisuma procesu.
Ķermenis cenšas atjaunot līdzsvaru un samazināt savienojuma slodzi. Šī iemesla dēļ locītavā veidojas osteofīti jeb kaulu izaugumi. Tie kļūst par deformācijas cēloni patoloģiskā procesa progresīvās stadijās.
Visbīstamākā šādu pārkāpumu komplikācija būs pilnīga pacienta imobilizācija un invaliditāte. Parasti tas notiek, ja netiek veikta atbilstoša ārstēšana vai ilgstoši netiek ignorēti ceļa locītavas osteoartrīta simptomi.
Diagnostikas metodes
Lai precīzi diagnosticētu, ārsts iesaka pacientam veikt pilnīgu pārbaudi. Tas ir nepieciešams ne tikai, lai noteiktu cēloni, bet arī lai pareizi izvēlētos terapijai nepieciešamās zāles. Pirmais solis būs intervēt pacientu un noteikt iespējamos cēloņus. Īpašu lomu spēlē dzīvesveids, profesionālā darbība un paradumi. Nākamais solis būs pārbaudīt slimo ekstremitāti un noteikt bojājuma pakāpi.
Ja nav redzamu patoloģijas pazīmju, slimība ir agrīnā stadijā. Nākamais solis būs anamnēzes apkopošana un hronisku patoloģiju noteikšana, kas varētu kļūt par predisponējošu faktoru. Pēc tam pacients nodod asinis laboratoriskai pārbaudei. Iekaisuma pēdu noteikšana tajā paaugstināta leikocītu līmeņa veidā liecina, ka kāds process izraisīja traucējumu attīstību.
Obligāts brīdis diagnozē būs rentgena izmeklēšana, lai precīzi noteiktu gonartrozes pakāpi. Attēlā parasti ir redzamas skrimšļa pilnīgas iznīcināšanas zonas, kā arī osteofītu skaits un to atrašanās vieta. Tas palīdz precizēt iespējamo diagnozi un noteikt atbilstošu ārstēšanu.
Dažreiz uz rentgena nav iespējams redzēt precīzu locītavas bojājumu un pakāpi. Šajā gadījumā ieteicams veikt locītavas ultraskaņas izmeklēšanu.
Ārkārtējos gadījumos pacientam tiek nozīmēta CT skenēšana. Parasti tas ir pietiekami, lai iegūtu pilnīgu priekšstatu par slimību.
Medicīniskā terapija
Patoloģiskā stāvokļa konservatīva ārstēšana ir iespējama tikai 1. un 2. stadijā, kad vēl nav sākusies osteofītu veidošanās. Terapija galvenokārt ir vērsta uz skrimšļa iznīcināšanas palēnināšanu un tā atjaunošanos. Klasiskā shēma ietver šādu zāļu lietošanu:
- Līdzekļi no pretsāpju līdzekļu grupas, kas palīdz mazināt sāpes. Ļaujiet pacientam justies labāk, uzlabojiet nakts miegu. Slimnīcā efektīvas ir injekcijas, kuras tiek veiktas 1 līdz 3 reizes dienā speciālista uzraudzībā. Nav ieteicams ilgstoši lietot līdzekļus, jo tie neietekmē patoloģiskā procesa gaitu, bet tikai mazina akūtas sāpes.
- Nesteroīdie pretiekaisuma līdzekļi. Līdzekļi ir pieejami tablešu un injicējamā veidā, tie var ne tikai novērst akūtas sāpes, bet arī palēnināt patoloģijas progresēšanu, mazināt vietējo drudzi un pietūkumu, uzlabot motorisko funkciju. Regulāri lietojot 7-10 dienas, pacienta asinīs tiek novērota nemainīga zāļu aktīvo komponentu koncentrācija, kas nodrošina ilgstošu darbību. Nav ieteicams ilgstoši lietot zāles, jo tās bieži vien negatīvi ietekmē gremošanas sistēmu. Šī iemesla dēļ tos nedrīkst lietot pacienti ar smagām peptiskām čūlām vai citiem traucējumiem.
- Hondroprotektori palīdz atjaunot skrimšļus skartajā locītavā un palielina sinoviālā šķidruma daudzumu. Parasti šādas zāles satur glikozamīnu un hondroitīnu. Ieteicams tos lietot ilgu laiku. Parasti tiek noteikts 8-12 nedēļu kurss ar regulārām vizītēm pie speciālista, lai konstatētu uzlabojumus. Ar skaidrām norādēm iespējama ilgāka uzņemšana.
- Glikokortikoīdi. Tos izmanto progresējošu gadījumu ārstēšanai, kad sāpju sindroms netiek novērsts ar parastajiem līdzekļiem. Palīdz mazināt pietūkumu un mazina sāpes. Atļauts lietot tikai slimnīcā intramuskulāru vai intravenozu injekciju veidā.
- Nesteroīdie pretiekaisuma līdzekļi. Līdzekļi ir pieejami tablešu un injicējamā veidā, tie var ne tikai novērst akūtas sāpes, bet arī palēnināt patoloģijas progresēšanu, mazināt vietējo drudzi un pietūkumu, uzlabot motorisko funkciju. Regulāri lietojot 7-10 dienas, pacienta asinīs tiek novērota nemainīga zāļu aktīvo komponentu koncentrācija, kas nodrošina ilgstošu darbību. Nav ieteicams ilgstoši lietot zāles, jo tās bieži vien negatīvi ietekmē gremošanas sistēmu. Šī iemesla dēļ tos nedrīkst lietot pacienti ar smagām peptiskām čūlām vai citiem traucējumiem.
- Hondroprotektori palīdz atjaunot skrimšļus skartajā locītavā un palielina sinoviālā šķidruma daudzumu. Parasti šādas zāles satur glikozamīnu un hondroitīnu. Ieteicams tos lietot ilgu laiku. Parasti tiek noteikts 8-12 nedēļu kurss ar regulārām vizītēm pie speciālista, lai konstatētu uzlabojumus. Ar skaidrām norādēm iespējama ilgāka uzņemšana.
- Glikokortikoīdi. Tos izmanto progresējošu gadījumu ārstēšanai, kad sāpju sindroms netiek novērsts ar parastajiem līdzekļiem. Palīdz mazināt pietūkumu un mazina sāpes. Atļauts lietot tikai slimnīcā intramuskulāru vai intravenozu injekciju veidā.
Papildus šādiem līdzekļiem pacientam tiek noteikts kurss, izmantojot ārēju līdzekli ziedes, krēma vai želejas veidā. Pēdējā iespēja ir vispiemērotākā, jo tā ātri iekļūst locītavas dobumā un tai ir terapeitiska iedarbība. Tos atļauts lietot 14 dienu laikā. Nav ieteicams patstāvīgi pagarināt kursu, jo palielinās komplikāciju risks.
Smagākajos gadījumos pacientam injicē tieši locītavas dobumā. Jūs varat vadīt parastos pretsāpju līdzekļus, bet vislabākais terapeitiskais efekts tiek sasniegts, ieviešot hialuronskābes preparātus. Injekcijas veic 1 reizi 7 dienās. Lai pilnībā novērstu sāpes, pietiek ar 3-5 injekcijām. Pēc šādas terapijas efekts saglabājas 6 mēnešus. Pacientam ir iespēja normāli pārvietoties, un sāpju sindroms gandrīz pilnībā izzūd.
Ja neviena no metodēm nesniedz gaidīto rezultātu un pacienta stāvoklis pasliktinās, tiek veikta ķirurģiska operācija, lai locītavu aizstātu ar protēzi. Nomainiet visu savienojumu vai tā atsevišķās daļas. To parasti norāda artrozes gadījumā, ko provocē smaga ceļgala trauma. Operācija tiek veikta vispārējā anestēzijā, un atveseļošanās periods ir diezgan garš un grūts.
Gonartroze ir smaga deģeneratīvi-distrofiska patoloģija, kas, ja netiek pienācīgi ārstēta, noved pie pacienta invaliditātes. Kad parādās pirmās pārkāpuma pazīmes, ieteicams nekavējoties konsultēties ar ārstu.













































